インプラントとは?
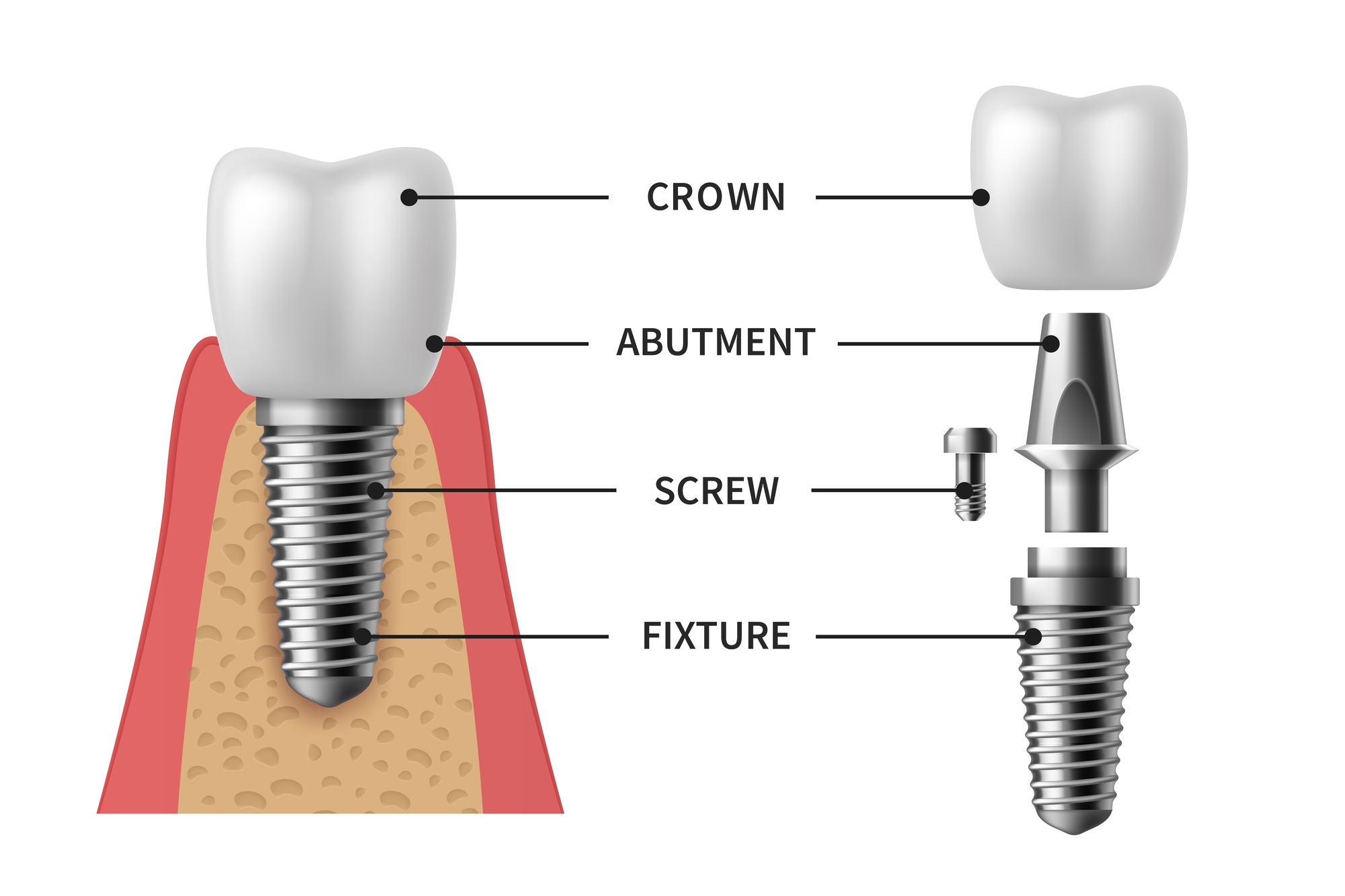
歯を失った欠損部にチタン製のネジを植立し、人工的な歯根として使う治療法です。従来型の治療に比べて利点が多く、再生医療がまだ十分に発達していない現在において、インプラント治療は歯を失った場合に最も優れた治療法であると言えます。
院長はインプラント専門医です!

院長の新藤は日本口腔インプラント学会専門医を取得しています。
当院のインプラント治療の特長(その1)
院長(新藤)はインプラント治療、矯正治療(裏側矯正含む)、審美歯科治療をすべて行うことができます。
インプラントを行うために最適なスペースやかみ合わせを作ってからインプラントを埋入し、セラミック治療を施して最良の結果を求めることができます。
インプラント専門医院に行けばインプラントばかりを勧められますが、もしかしたら抜く予定の歯を矯正治療で上に引っ張り上げて抜歯を回避できるかもしれません。また、欠損部に隣の歯を動かしたり、親知らずの移植を行うことでインプラントを回避できるかもしれません。
矯正専門医、インプラント専門医、審美歯科医が3人合わさって治療するよりも、一人のトータルプランナーが治療を設計するほうがはるかに効率的で、さらに人件費を抑えてリーズナブルな治療計画を立案できます。
矯正、セラミック治療などを伴う審美的なインプラント治療は当院が最も得意とする治療です。
当院のインプラント治療の特長(その2)
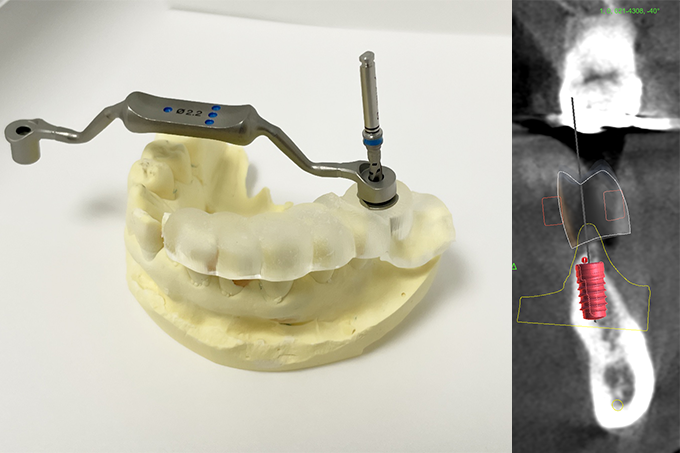
最近(2023年12月現在)の話ですが、クラウド上のAIを駆使して歯槽骨内の歯根の抽出ができるようになりました。これまで手動で行っていた頃は歯根の抽出は非常に大変な作業でした。また3Dプリンターの普及により院内にて高精度なサージカルガイドを作製することができるようになりました。
当院では歯槽骨内の歯根、インプラントの平行性、神経との距離などを正確にシミュレーションしたうえで院内にて3Dプリンターでサージカルガイドを作製しております。
盲目的に手術を行う場合に比べて精度が格段に向上しています。
当院で使用するインプラント

スイス製のストローマンインプラントは現在、最も信頼性の高いインプラントメーカーとして世界No.1のシェアを誇っています。院長(新藤)は2004年の国立院開業以来、主にストローマンインプラントを使って治療を行っております。
矯正治療と並行して使う場合には、仮歯の作りやすいワンピースインプラント(AQB社:日本製)を用いることもあります。
インプラントの料金表
当院では世界No.1のシェアと信頼を誇るストローマンインプラントをメインに使用しております。
当院の平均的なインプラント治療の料金は、
奥歯のツーピースインプラント+セラミック冠で39万円
前歯のツーピースインプラント+セラミック冠で44万円
です。
※別途、骨造成、ステント、仮歯、義歯などの費用がかかる場合があります。
オペ室、レーザーなど完備
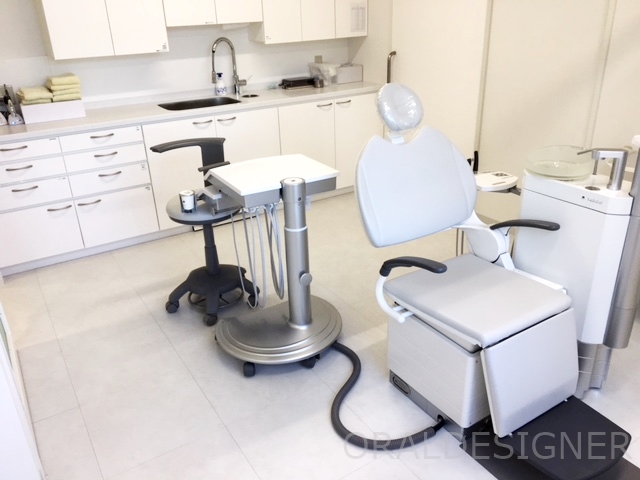
当院は2017年5月に全面改装を行い、リニューアルしました。オペ室も拡充して、よりスムーズな手術ができる環境を整えました。また患者様にご説明をするためのカウンセリング室も作りました。
その他、CT、デジタルレントゲン、半導体レーザー、生体モニターなど手術に必要な診療機器を充実して揃えています。
インプラントはどのくらい持つか?

おおまかな目安として、10年で約1割のインプラントがダメになると言われています。これは従来型の治療法であるブリッジが7,8年、入れ歯が3,4年であることに比べると長い数字です。
ただし色々と気を付けないといけない点があります。まずインプラントは金属でできているので虫歯にはなりませんが、歯周病にはなります。現在のインプラント体には天然の歯のように歯根膜がありませんので、いったん歯周病になると無症状のうちに急速にインプラント体の周りの骨が失われてインプラントが脱落してしまいます(インプラント周囲炎)。インプラント周囲炎は対処が難しく、インプラントを専門にしている歯科医師が最も頭を悩ませる問題ですが、早期に発見することが極めて大切で、自覚症状がなくても検診に通っていただくことがインプラントを長持ちさせるためにはとても重要です。
またインプラントが10年以上もつといっても、まったく問題がなく10年間もつわけではありません。インプラントは1~2mm程度骨に埋まっているだけでもある程度安定しているので、抜けるまでの間にインプラントのネジの部分が露出してしまうこともあります。インプラントの被せものが欠けてしまうなどのトラブルが発生する可能性もあります。
インプラントの寿命を短くするリスク因子としては、以下のものが代表的です。
- もともと歯周病が原因で歯を失った場合。インプラント周囲炎になる可能性があります。虫歯で歯を失った方のほうがインプラントの生存率は有意に高いです。
- 喫煙習慣がある場合。天然歯の歯周病も同じですが、喫煙習慣は高い確率でインプラントの寿命を短くします。
- インプラントを入れる場所の骨が少なかった場合。短いインプラントを入れざると得なかった場合や、骨の幅を広げる処置をしないといけなかった場合などはインプラントの寿命が短くなる場合があります。
- 骨造成をした場合。人工的に作った骨はもともとあった骨に比べて安定性が悪く、だんだん少なくなっていきます。
- 糖尿病などの易感染性疾患がある場合。
- 骨粗鬆症などの骨代謝異常がある場合。
- 歯ぎしりなどの異常咬合圧がある場合。
インプラント治療と従来型の治療法の比較
従来型の治療法 ブリッジの場合
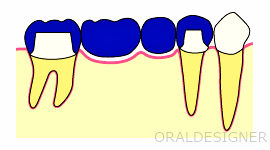
歯がなくなった部分の両脇の歯を削って、被せ物で歯同士をつなげる治療法です。
保険診療なので、少数の歯を失った場合に適用されることの多い治療法です。
利点
- 義歯より強い力で咬むことができる
- 義歯より違和感が少ない
- 義歯のように取り外す必要がない
欠点
- 健康な歯をたくさん削る必要がある
- 両脇の歯に余計な力がかかる
- つながっているので掃除しにくい
- 時間が経つと、歯と金属の間の接着剤が減り、金属と歯の間に隙間が空いて、虫歯になってくる
この中で特に問題なのは、たった2本の歯で、もともと4本分の歯にかかる力を受けている点です。
両手で持っていた荷物を片手で持つと重いのと同じことで、余計な力をかけられた歯は時間がたつと割れたり、グラグラする危険性が高まります。
従来型の治療法 義歯の場合
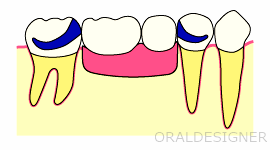
歯がなくなった部分の隣の歯に針金を掛けて、プラスチックの歯を支える治療法です。
多数の歯を失った場合、健康保険が使えるので、一番多い治療法です。
利点
- ブリッジのように健康な歯を削らずにすむ
- 取り外しができるので、掃除しやすい
欠点
- 咬む力が弱い(歯があるときの2割程度)
- 大きいので、違和感がある
- いちいち取り外すのが面倒
- 針金を掛けた歯に余計な力がかかる
- 針金が使っているうちに緩み、プラスチックが磨耗して上下が正しく咬み合わなくなってくる
- 歯茎がやせてくると合わなくなってしまう
この中で特に問題なのは、ブリッジの場合と同じで、他の歯に余計な力をかけてしまうことです。
歯を多数失った状態で、残り少なくなった歯に針金を掛けると、その歯がグラグラしてきて抜歯せざるを得なくなることが多くあります。
インプラント治療の場合
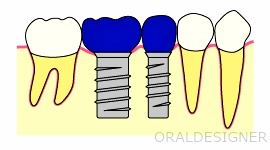
歯がなくなった部分の骨にチタン製のネジを埋め込み、それを歯の根っこの代わりにする治療法です。
歯を失ったときに行なわれる現在主流の治療法です。
利点
- 周りの歯に余計な力をかけないので、残った歯の寿命を最大限に延ばせる
- インプラントは金属なので虫歯にならずに長持ちする
- 天然の歯と同じように強い力で咬めて違和感が少ない
- 隣の歯を削らないですむ
- 取り外しのわずらわしさがない
- 掃除が容易である
欠点
- 保険外診療なので、費用が高額になる
- 外科処置が必要になる
骨を造る手術について
インプラント治療はインプラントを埋め込むための顎の骨がないと行なえないため、骨が足りない場合は骨を新しく造る骨造成を行ないます。
インプラントは天然の自分の骨に入れるのが良いとされているため、骨造成を避けるために、インプラントを少し傾けて入れる傾斜埋入という方法などがあります。 傾斜埋入ができない場合、骨造成が必要になります。
骨造成は決して容易ではなく、どこにでも自由に骨を造れるというわけではありません。
骨造成の当院治療例はこちらです
サイナスリフトについて
上顎の奥歯は、インプラントを埋め込むために必要な骨の厚みが足りないことの多い代表的な部位です。
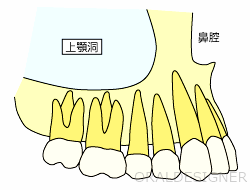
上の奥歯の根の先に近いほうは空洞になっており、中に骨がありません(左図の青色の部分)。
歯周病などで歯を失ったときには、骨が大幅に無くなってしまうので、インプラントを入れることができる骨の厚みが1ミリ以下ということも珍しくありません(上顎洞は空洞ですが、わかりやすくするために青色で表現しています)。
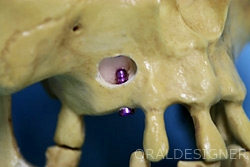
インプラントは左の写真のように埋め込むのですが、インプラントを支える骨の量が少なく、このままでは上顎洞にインプラントが飛び出してしまいます。
サイナスリフトの術式について
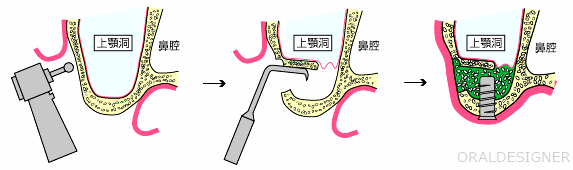
上の図のように、上顎洞の外側の骨に小さな穴をあけて、骨のもとになる材料(自分の骨など)を入れます。
インプラントを同時に埋め込む方法と、術後半年ほど経ってからインプラントを埋め込む方法があります。
サイナスリフトの成功率は5年以上経過したもので9割以上といわれています。
欠点は、通常のインプラント治療に比べて外科的侵襲がやや大きいことと、歯を装着するまでの期間が半年~1年ほど余計にかかってしまうことです。
GBRについて (GBR:Guided Bone Regeneration)
骨の横幅が足りないときに行なう手術です。
前歯でも奥歯でも行なうことができますが、いくらでも骨を増やせるわけではありません。

たとえば上の図のように、歯を失うと骨が痩せてしまいます。

このまま骨の幅が狭い状態でインプラントを埋め込むと、上の図の左側のようにインプラントの外側の部分が骨からはみ出てしまいます。 はみ出たインプラントの部分を自家骨(自分の骨)などの材料で覆うようにして、さらに特殊な膜を被せると新しい骨ができてきます。
このように骨の高さや幅が足りないところに新しい骨を造ることをGBRといいます。
当院治療例
代表的な以下の症例についてご紹介します。
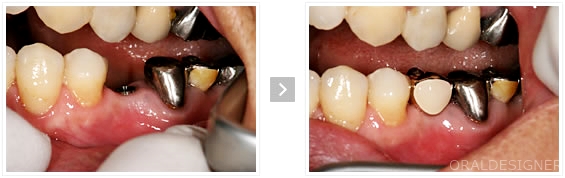
奥歯1本を失った症例
上顎の歯を全て失った症例
外科手術は骨造成(サイナスリフト)と傾斜埋入を併用。
補綴(被せ物)は、最新のCAD・CAM技術を使用するためにヨーロッパ(ドイツ)にて金属フレームを作製した症例です。
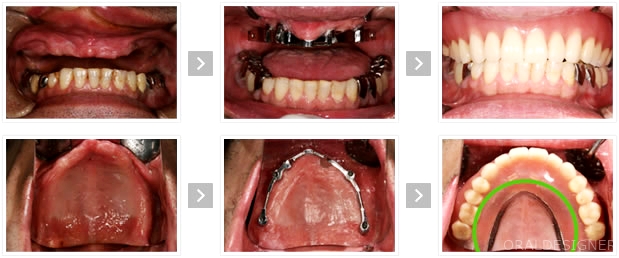
インプラント義歯にすると緑色の○部分(口蓋部分)が無くなるので装着感が大幅に改善します。 取り外しが可能で清掃がしやすいので、インプラント周囲炎になりにくく長持ちします。
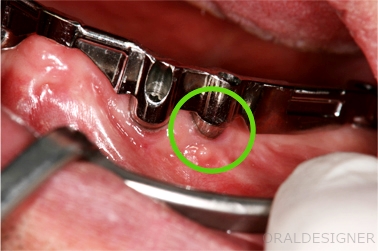
インプラントと金属フレームのつなぎ目(緑色の○部分)が非常にぴったりとくっついています。
6本のインプラント全てに対してこのレベルで適合しています。
ドイツに送って作製しましたが、最新のCAD・CAM技術の精度の高さに驚かされました。
レントゲン写真
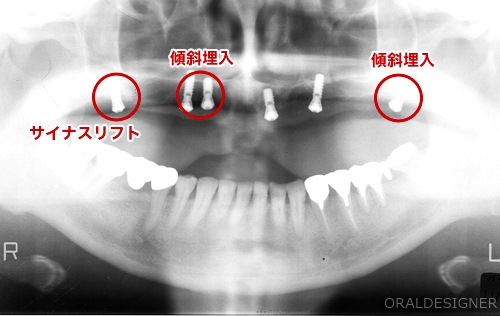
患者様の骨が大変少なかったので、傾斜埋入や親知らずの部位の骨造成(サイナスリフト)を行ないました。
下顎の歯を全て失った症例
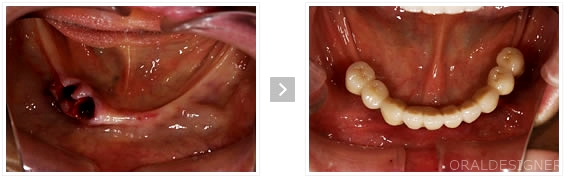
レントゲン写真
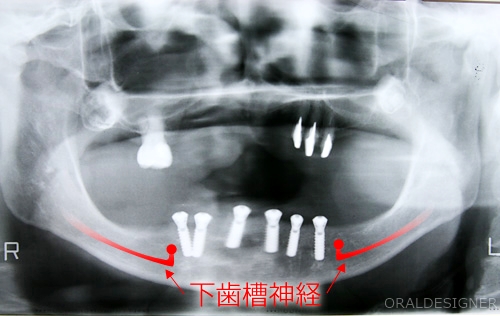
神経(赤色の部分)をギリギリ避けています。
CT審査のうえ、術中は神経を直接目で確認しながらオペを行ないます。
上顎前歯部に骨造成を行った症例
骨造成ケース1
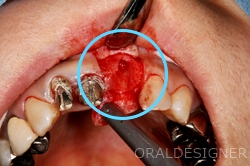
青○部分にインプラントを入れる予定ですが、表側に骨がありません。
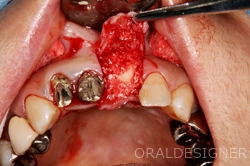
自家骨(自分の骨)に人工骨を少し混ぜたものを移植しました。
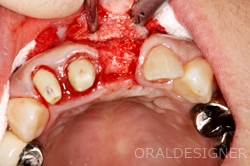
約半年後、十分な幅の骨ができました。
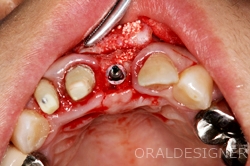
余裕をもってインプラントを埋め込むことができました。
骨造成ケース2
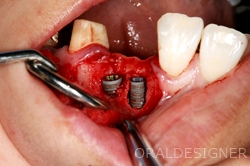
インプラントを埋め込みましたが、表面に骨が足りません。
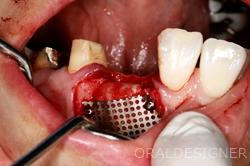
チタンメッシュと特殊な膜でスペースを作りました。
中には自家骨(自分の骨)が詰めてあります。
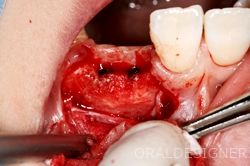
約半年後、十分な量の骨ができました。
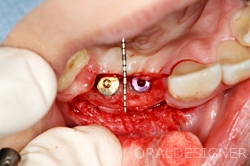
インプラントの外側にこれだけ骨があれば安心です。
インプラント,専門医,国立,立川